Различия между британской и постсоветской системами здравоохранения — тема, на которую русскоязычные жители Британии готовы общаться бесконечно. Подход к женскому здоровью здесь тоже совсем другой, и те женщины, которые привыкли регулярно наблюдаться у врачей у себя на родине, часто впадают в отчаяние при переезде, потому что не получают тех медицинских услуг, к которым привыкли. Чтобы сориентировать и обнадежить таких пациенток, мы обратились к хирургу-гинекологу Денису Цепову, члену Королевской коллегии акушеров и гинекологов Великобритании и специалисту в сфере роботической хирургии.
— Вы работали в двух странах: Британии и России. Сложно ли было переучиваться на местного врача? В чем преимущества британской бесплатной медицины в области гинекологии и что вас, может быть, раздражает в местной системе?
— Я окончил Первый Ленинградский медицинский институт (сейчас Первый Санкт-Петербургский государственный медицинский университет им. И. П. Павлова) в 1997 году. Пройдя интернатуру и ординатуру по акушерству и гинекологии, решил эмигрировать в Великобританию, в итоге на получение британской лицензии на медицинскую практику ушло полтора года. Не могу сказать, что это было очень трудно, но поработать пришлось. Сложности были в понимании системы, процессов диагностики и лечения, организации здравоохранения в целом. Конечно, принципы гинекологии и акушерства оставались прежними, но специфика была другой. Я начал работать резидентом в отделении гинекологии в Королевской больнице Девоншира и Эксетера. Это время моей жизни я вспоминаю с особой теплотой. Там я понял, что, даже если ты иностранец и говоришь по-английски со страшным смоленским акцентом, тебя все равно поддержат и подстрахуют старшие коллеги-консультанты. И еще если ты хочешь чего-то добиться в британской медицине, то ограничений, кроме собственной лени, тут нет.
Однако с конца 1990-х система Национальной службы здравоохранения (NHS) претерпела большие изменения, и, к сожалению, не в лучшую сторону. Она не смогла адаптироваться к значительному увеличению запросов на медицинскую помощь, приросту населения и ежегодно возрастающим финансовым потребностям. В прошлом прекрасная и эффективная, система бесплатной медицинской помощи вот уже десять лет тушит пожар: она завязла в бюрократии и долгах и страдает от хронического дефицита докторов, медсестер и вспомогательных медработников — при переизбытке менеджеров. Экстренные медицинские службы, такие как акушерство, неотложная медицина, онкология, кардиология, интенсивная терапия, с трудом поддерживают необходимый уровень качества. А такие направления, как, например, плановая хирургия, находятся на пределе своих возможностей. И моя специальность — хирургия доброкачественных гинекологических состояний, в основном эндометриоза, миомы матки, кист яичников и т. д.,— не исключение.
Из-за неэффективности NHS я и принял решение перейти в частный сектор медицины, где нет таких явлений, как шестимесячный лист ожидания на прием к специалисту и двухлетний на плановую операцию при эндометриозе. Моя главная цель — помогать пациентам, и если система меня в этом не поддерживала, значит, пора было ее менять.
— Наши читательницы в родной стране привыкли к регулярным осмотрам у гинеколога. Как позаботиться о своем женском здоровье в Британии? И в каких случаях стоит ехать лечиться на родину?
— Каждая женщина, даже если она считает себя абсолютно здоровой, должна проходить профилактический осмотр у гинеколога хотя бы раз в год. Я рекомендую всем своим друзьям и пациентам немедленно оформить частную семейную медицинскую страховку. Это не очень болезненно для бюджета, если у вас есть постоянная работа. Но всего за несколько минут страховка позволяет выбрать любого специалиста по какой угодно медицинской проблеме и попасть на прием к врачу через один-два дня. Если возможности завести медицинскую страховку нет, то нужно записаться у семейного врача на скрининг шейки матки (cervical smear test), который проводится каждые три года. Затем действовать по обстановке: если профилактический осмотр через семейного доктора (GP) невозможен — лететь домой и ходить по врачам, как многие мои соотечественницы и поступают. Пока же, я повторюсь, NHS находится в режиме SOS, и там сейчас, к сожалению, не до профосмотров.
— Есть ли какая-то статистика, какими женскими заболеваниями чаще страдают в Британии, а какими — в России?
— Без базы данных Всемирной организации здравоохранения ответить четко на этот вопрос достаточно сложно. По моим личным наблюдениям, недуги одни и те же везде: эндометриоз, миома и другая гинекология. К примеру, частота эндометриоза в обеих странах составляет 10% от общего количества женщин репродуктивного возраста.
Важный фактор для определения самых распространенных диагнозов — национальная программа скрининга, если она есть, конечно, Например, в Великобритании успешно запустили программу скрининга рака шейки матки (cervical smear test). Вряд ли с ее помощью удалось совсем его победить, но покрытие этой программой составляет порядка 70–80% населения в Соединенном Королевстве. В постсоветских странах, насколько мне известно, таких обязательных скрининговых программ нет, что отражается на выявлении новых случаев рака шейки матки и, соответственно, на смертности.
Самая большая проблема и в России, и на Западе — ожирение. Оно вызывает сахарный диабет, а он, в свою очередь, может напрямую вести к раку матки и другим женским заболеваниям. Также везде растет число кесаревых сечений, хотя пока в России их делают меньше, чем в ЕС. При этом в постсоветских странах чаще прерывают беременность, чем в Британии,— возможно, это связано с тем, что здесь любая женщина может свободно получить контрацептивы на выбор и советы по их применению в любой Family Planning Clinic. Не все знают, что эта услуга предоставляется NHS (nhs.uk/service-search/other-services/Family-planning).
— Многие русскоговорящие жительницы Британии жалуются, что тут не сохраняют беременность и не кладут на сохранение, как у них на родине. Это так?
— Это не совсем так. Нужно очень четко разграничивать, что мы имеем в виду под сохранением беременности. К сожалению, сейчас не существует какого-то медицинского препарата или процедуры, которые бы позволили остановить уже начавшееся естественное прерывание беременности. Опять же, нужно разграничивать раннюю беременность (12 недель), первый триместр и беременность второго и третьего триместров. Если мы берем угрозу прерывания беременности на раннем сроке, то эффективного лекарства нет. Выкидыши на ранних сроках составляют примерно 35%, и считается, что такое раннее прерывание беременности в основном связано с проблемами на хромосомном уровне, которые возникают при фертилизации яйцеклетки сперматозоидом. Естественно, такие беременности в итоге нежизнеспособны, и вылечить это невозможно. Существуют доказанные способы профилактики выкидышей, если у женщины были так называемые привычные прерывания беременности (самопроизвольное прерывание, выкидыш), и сейчас проводится достаточно масштабное исследование по применению низкодозированного аспирина и прогестерона на ранних сроках — результаты обнадеживающие. Но полностью решить проблему вряд ли удастся. Госпитализация женщины с угрозой прерывания ранней беременности, кроме случаев, когда есть обильное кровотечение, на мой взгляд, неоправданна, потому что ничего, как правило, не меняет. Я не беру во внимание случаи, когда нужна экстренная медицинская помощь.
— Платные и относительно дешевые роды в лучшей клинике у себя на родине или бесплатные в NHS — какой совет вы дадите?
— На мой взгляд, выбор места для родов должен осуществляться по ряду факторов, главный из которых — безопасность матери и ребенка во время и после родов. При выборе госпиталя нужно знать, есть ли в нем круглосуточная операционная и интенсивная терапия (взрослая и неонатальная), отделение высокого риска с анестезиологической службой и дежурным акушером-консультантом. Надо также выяснить, предлагает ли медучреждение мониторинг плода в родах и какова тут статистика неонатальной, детской и материнской смертности и серьезных осложнений. Далее женщина ориентируется на свои личные предпочтения: хочется ли ей, чтобы в родильной комнате был бассейн, нужна ли ей услуга «Роды как дома», какие-то дополнительные сервисы. Процесс контроля безопасности в британских акушерских отделениях поставлен очень жестко. Если бы рожать пришлось мне, я бы лег в родильное отделение британской государственной больницы, но после тщательного анализа ее показателей. И еще, для справки: показатели неонатальной смертности в Великобритании в 2019 году составили 2,8 на 1 тыс. новорожденных (Gov.uk), а в России этот показатель выше — 4,9 (statista.com).
— Какие новейшие технологии в лечении женских заболеваний появились недавно в Британии? И правда ли, что нас скоро будут лечить и оперировать роботы?
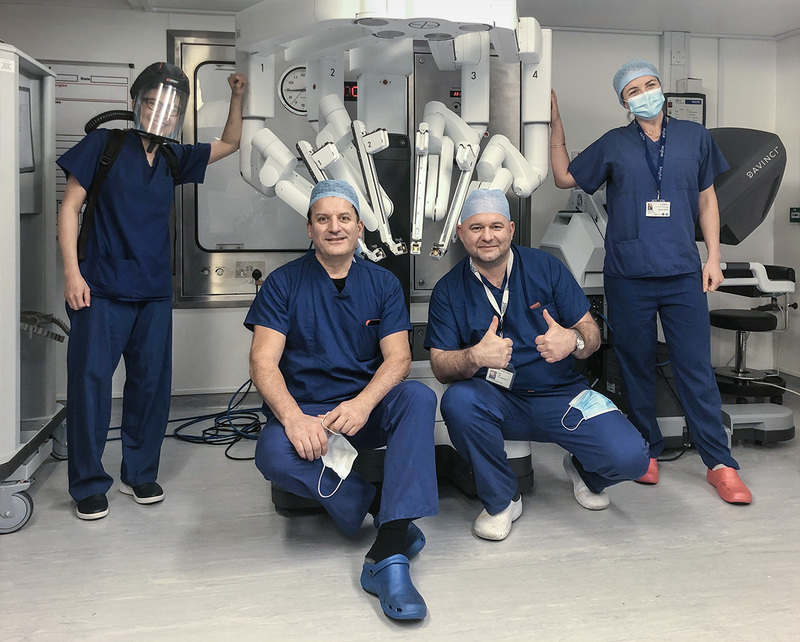
— Роботическая хирургия — это новое доминантное направление в хирургических специальностях. Сейчас в стране есть порядка 70 госпиталей, которые предлагают роботическую хирургию по системе NHS. Основные направления – это урология, колоректальная хирургия, гинекология. В 2019 году в Соединенном Королевстве провели более 10 тыс. таких операций.
Я, например, почти полностью перешел на роботические операции на консоли DaVinci и жалею, что не сделал этого гораздо раньше. Моя специальность — тяжелый инфильтративный эндометриоз, и это самая сложная область гинекологической хирургии. Робот облегчает хирургу жизнь, так как позволяет легко добраться до труднодоступных анатомических участков и произвести наиболее деликатные операции по иссечению эндометриоза, при этом уменьшает риск повреждения нервов, контролирующих мочевой пузырь, кишечник и сексуальные функции, сосудов и прочих важных структур женского таза.
Робот предлагает 3D-визуализацию высокого разрешения и высокую точность разрезов. Ощущения во время операции — как будто ты полностью погружаешься в операционное поле, при этом ты контролируешь то, что видишь, и манипулируешь инструментами с помощью кончиков пальцев, которые соприкасаются с роботическими сенсорами. Поначалу было сюрреалистическое впечатление: все выглядело необычно большим, объемным и четким.
После роботических операций пациенты выздоравливают быстрее. Кроме того, и операция занимает меньше времени по сравнению с традиционной лапароскопией и тем более с открытой хирургией. Конечно, от хирургических осложнений не застрахован никто. Нужно понимать, что хирургический робот — это всего лишь инструмент в руках человека-оператора, а операцию по-прежнему выполняет хирург, который отвечает за пациента и во время, и после нее. Просто у этого инструмента новый уровень и новые возможности. Хирургические роботы не автономны, но они способны указать врачу-хирургу на потенциально опасные ситуации.
Мои операции могут занимать от четырех до семи часов, но вместо обычной после лапароскопической операции смертельной усталости и болей в спине после робота приходит необычное чувство легкости и удовлетворения от только что проведенной сложной процедуры. И вернуться обратно в лапароскопическую хирургию так же непросто, как, наверное, пилоту Су-57 перейти с истребителя в сельхозавиацию.